I 11 Tipi di Disbiosi Intestinale: Qual è il Tuo?
May 14, 2026
Gonfiore frequente, gas, rutti, bruciore, stitichezza, diarrea, pancia tesa dopo i pasti, feci instabili, digestione lenta o quella sensazione fastidiosa di avere l’intestino che “fermenta” invece di digerire...
...tutti questi segnali vengono spesso trattati come problemi separati.
Un giorno si parla di acidità, il giorno dopo di colon irritabile, poi di intolleranze, poi di stress, poi di fibre, poi di probiotici ed infine anche di parassiti.
Chi più ne ha, più ne metta.
👉 Il problema è che il corpo NON funziona a compartimenti stagni.
Se l’intestino produce gas, si infiamma, alterna stitichezza e diarrea o reagisce in modo imprevedibile agli alimenti, non sta semplicemente “facendo i capricci”.
Sta mostrando che l’ecosistema interno ha perso ordine.
Questa perdita di ordine si chiama disbiosi.
Non significa soltanto “avere batteri cattivi”.
Questa è una definizione troppo povera.
La disbiosi è uno squilibrio tra microbi benefici, microbi opportunisti, funghi, virus, parassiti, capacità digestiva, sistema immunitario, bile, acido gastrico, motilità intestinale e qualità del cibo che arriva nell’intestino.
👉 In altre parole: la disbiosi non è solo un problema di batteri.
È un problema di ambiente.
🧬 Il tuo intestino non è un tubo: è un ecosistema vivente
L’errore più comune è immaginare l’intestino come un tubo sporco da “pulire”. Questa visione è comoda, ma sbagliata.
L’intestino è più simile a una foresta tropicale: ci sono specie diverse, funzioni diverse, equilibri sottili, competizione per lo spazio, produzione di sostanze utili, difese locali e segnali continui verso il sistema immunitario e il cervello.
Nel tuo tratto digestivo vivono centinaia di specie microbiche: batteri, funghi, virus, archea e altri microrganismi.
Alcuni aiutano a trasformare fibre e amidi resistenti in acidi grassi a corta catena, come il butirrato, che nutrono la mucosa intestinale e regolano l’infiammazione. Altri partecipano alla produzione di vitamine, alla modulazione immunitaria e alla protezione contro patogeni esterni.
Altri ancora sono opportunisti: non sono necessariamente un problema finché restano sotto controllo, ma diventano dominanti quando l’ambiente interno si indebolisce.
👉 Questo è il punto centrale: non esiste un intestino sterile e non dovrebbe esistere.
Anche Candida, Escherichia coli e altri microrganismi potenzialmente problematici possono essere presenti senza creare danno, se il terreno biologico è stabile.
Il problema nasce quando il sistema perde capacità di regolazione.
È come una città ben organizzata. Non serve eliminare ogni elemento scomodo; serve che ci siano regole, confini, pulizia, energia, comunicazione e difese.
Quando queste funzioni collassano, non vince il microbo “più cattivo”; vince quello più adatto al caos.
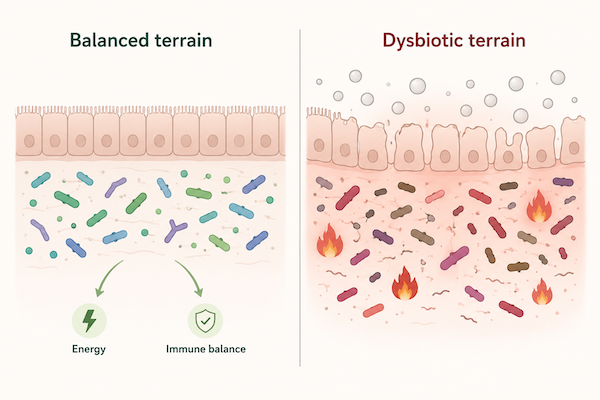
🔥 Cos’è davvero la disbiosi
La disbiosi viene spesso descritta come un eccesso di batteri “cattivi” rispetto a quelli “buoni”.
Questa definizione può andare bene come punto di partenza, ma non basta per capire perché una persona si gonfia, un’altra ha diarrea, un’altra ha stitichezza, un’altra ha bruciore e un’altra ancora ha sintomi mentali dopo mangiato.
La disbiosi può assumere forme diverse:
• perdita di biodiversità microbica, quando il microbiota diventa povero e meno resiliente
• crescita eccessiva di specie fermentative, che producono gas e pressione addominale
• espansione di funghi o lieviti opportunisti, come Candida, in un terreno indebolito
• presenza di patogeni o parassiti che irritano la mucosa e alterano il sistema immunitario
• produzione eccessiva di metaboliti irritanti, istamina, ammoniaca, endotossine o composti solforati
• riduzione di batteri benefici che producono butirrato e sostengono la barriera intestinale
Quindi il punto non è chiedersi solo: “Ho disbiosi sì o no?”.
La domanda più intelligente è: che tipo di disordine sta dominando?
Mettere tutto sotto l’etichetta generica di “intestino irritabile” è spesso un modo elegante per dire: non abbiamo capito il meccanismo.
🍞 Quando il cibo non viene digerito, diventa carburante per il caos
Uno dei grandi equivoci sulla disbiosi è pensare che nasca solo perché si mangiano “cibi sbagliati”. Il cibo conta, certo, ma non è l’unico fattore.
👉 Il punto più importante è questo: anche un alimento sano può diventare problematico se entra in un sistema digestivo incapace di processarlo.
Se lo stomaco produce poco acido cloridrico, le proteine non vengono denaturate bene. Se il pancreas non rilascia abbastanza enzimi, grassi, carboidrati e proteine arrivano più integri del dovuto nell’intestino.
Se la bile scorre male, i grassi vengono emulsionati male e la motilità intestinale rallenta. Se la mucosa è infiammata, anche alimenti normali possono generare reazioni sproporzionate.
A quel punto il cibo non è più solo nutrimento.
Diventa substrato microbico.
È come lasciare rifiuti organici in una cucina calda e umida. Non serve “odiare” i batteri: fanno quello che devono fare. Fermentano, degradano, trasformano, producono gas.
Il problema non è che i microbi esistano; il problema è che ricevono troppo materiale non digerito in un ambiente già alterato.
👉 La digestione inefficiente è una delle cause più sottovalutate della disbiosi, perché crea nutrimento costante per le popolazioni microbiche sbagliate.
Ecco perché molte persone peggiorano anche con fibre, legumi, verdure crude, frutta o prebiotici.
Non perché questi alimenti siano “cattivi”, ma perché in un intestino già fermentativo possono diventare benzina sul fuoco.
Dare più fibre a un intestino che non riesce a gestire la fermentazione è come aggiungere legna a una stufa con il tiraggio bloccato: non ottieni calore pulito, ottieni fumo.
🍭 Zucchero, alcol e cibi processati: il buffet perfetto per i microbi opportunisti
La dieta moderna non crea disbiosi solo perché è “poco naturale”.
La crea perché modifica in modo diretto il terreno intestinale.
Zuccheri, farine raffinate, snack, dolci, alcol, oli industriali, additivi e cibi ultraprocessati cambiano il microbiota perché selezionano alcune specie a scapito di altre.
I microrganismi non sono entità morali; rispondono al carburante disponibile. Se ogni giorno arriva zucchero rapido, amido raffinato e cibo povero di minerali e fibre strutturate, l’ecosistema si adatta a quel segnale.
Il risultato è una perdita di complessità.
I batteri benefici che dipendono da fibre vere, polifenoli e alimenti integri perdono terreno, mentre specie più opportuniste prosperano.
L’alcol aggiunge un secondo colpo: irrita la mucosa, altera la permeabilità intestinale, sovraccarica il fegato e può favorire la crescita di microrganismi indesiderati.
Non è solo una questione di “calorie vuote”.
È una questione di segnale biologico.
Gli edulcoranti artificiali meritano una nota a parte. Molte persone li usano pensando di fare una scelta intelligente perché “non alzano la glicemia”.
👉Ma l’intestino non legge solo la glicemia.
Legge molecole, osmolarità, segnali chimici, fermentazione, risposta immunitaria e cambiamenti microbici. Alcuni dolcificanti possono alterare la composizione del microbiota o creare sintomi intestinali perché non vengono gestiti come un alimento fisiologico.
Il corpo non è una calcolatrice di calorie.
È un sistema biologico che interpreta segnali.
💊 Farmaci comuni che possono alterare il microbiota
Quando si parla di disbiosi, tutti pensano agli antibiotici.
E giustamente: gli antibiotici possono ridurre la diversità microbica, eliminare batteri benefici e lasciare spazio a opportunisti resistenti.
Il problema è che NON sono gli unici farmaci capaci di alterare l’ecosistema intestinale.
Gli antiacidi e gli inibitori di pompa protonica, ad esempio, riducono l’acidità gastrica. Questo può dare sollievo al bruciore nel breve periodo, ma l’acido dello stomaco non esiste per torturarti: è una barriera biologica. Serve a sterilizzare parzialmente il cibo, attivare enzimi, facilitare la digestione proteica e impedire che troppi microrganismi arrivino vivi nell’intestino tenue.
Se questa barriera viene indebolita per mesi o anni, il rischio non è solo “digerire peggio”; è cambiare il traffico microbico lungo tutto il tratto digestivo.
Anche farmaci come antinfiammatori non steroidei, metformina, contraccettivi ormonali e altri medicinali possono influenzare mucosa, bile, motilità, metabolismo epatico, assorbimento di nutrienti o composizione microbica.
Questo non significa demonizzare i farmaci.
Significa smettere di far finta che non abbiano conseguenze sistemiche.
👉 Ogni sostanza assunta regolarmente entra in dialogo con l’intestino. La domanda non è solo “funziona per il sintomo?”, ma “che effetto crea sull’ecosistema?”.
🧨 Antibiotici: quando il terreno viene azzerato
Gli antibiotici sono strumenti potenti, ma il problema nasce quando vengono usati trppo spesso e troppo a lungo, senza considerare la ricostruzione del terreno dopo il loro impiego.
Un antibiotico non distingue con finezza tra “buoni” e “cattivi”. Riduce popolazioni microbiche, abbassa la diversità e può lasciare nicchie libere. Quelle nicchie non restano vuote: vengono occupate da chi riesce a riprendersi più in fretta.
In alcuni casi, dopo antibiotici, la persona non torna mai davvero al suo equilibrio precedente.
Magari i sintomi iniziano lentamente: più gonfiore, più sensibilità agli alimenti, feci diverse, peggioramento della pelle, stanchezza, ansia intestinale, intolleranza a cibi che prima non davano problemi.
Il corpo non sta inventando sintomi. Sta mostrando che la foresta è stata tagliata e non è ricresciuta con la stessa biodiversità.
Dopo un antibiotico, l’obiettivo non dovrebbe essere buttare dentro un probiotico casuale per qualche giorno e sperare. Serve ricostruire il terreno: digestione, mucosa, bile, minerali, fibre tollerate, polifenoli, ritmi dei pasti, sonno e riduzione degli irritanti.
Il probiotico può aiutare, ma non sostituisce l’ecologia.
😰 Stress: non è “tutto nella testa”, è tutto nell’asse intestino-cervello
Dire a una persona con disbiosi che “è solo stress” è superficiale.
Ma ignorare lo stress è altrettanto ingenuo.
Lo stress cronico cambia la digestione perché il corpo in modalità allarme non investe energia nella funzione digestiva. Se il sistema nervoso percepisce minaccia, reale o interna, riduce la secrezione digestiva, altera la motilità, cambia il flusso sanguigno intestinale e modifica la risposta immunitaria.
Il risultato è un intestino più vulnerabile, meno coordinato e più reattivo.
Questo spiega perché alcune persone digeriscono peggio nei periodi di pressione emotiva, dormono male e poi il giorno dopo hanno più gonfiore.
Il sonno insufficiente → aumenta il carico infiammatorio e riduce la capacità di regolazione immunitaria
↓
L’infiammazione e lo stress cronico → peggiorano digestione, acidità gastrica ed efficienza intestinale
↓
La digestione incompleta → lascia più residui fermentabili nell’intestino
↓
La fermentazione eccessiva → produce gas, tossine metaboliche e segnali irritativi
↓
Questi segnali → irritano l’intestino e alterano il sistema nervoso
↓
Il sistema nervoso diventa più attivato, sensibile e stressato
↓
Il sonno peggiora ulteriormente
↓
Il ciclo si autoalimenta.
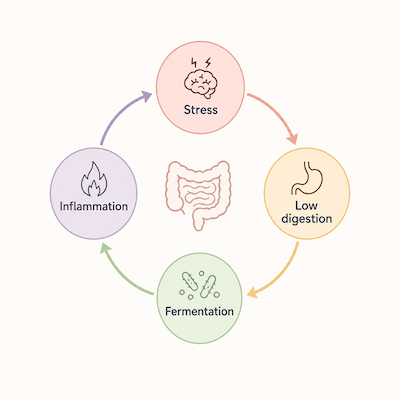
👉 La parte provocatoria è questa: molte persone cercano il cibo perfetto mentre vivono in uno stato neurofisiologico incompatibile con una buona digestione.
Poi si sorprendono se anche il cibo “giusto” crea sintomi.
🦠 Intossicazioni alimentari, infezioni e parassiti: l’inizio nascosto di molti problemi
Una causa enorme di disbiosi è l’infezione intestinale, anche quando l’episodio iniziale sembra passato.
Dopo un’intossicazione alimentare, una gastroenterite, un viaggio, acqua contaminata, cibo mal conservato o un’infezione non completamente risolta, l’intestino può rimanere alterato per mesi o anni.
Il punto non è solo il patogeno in sé. Il problema è il danno al sistema di controllo: mucosa irritata, motilità modificata, sistema immunitario più reattivo, microbiota destabilizzato.
In alcuni casi questo può favorire crescita batterica eccessiva nell’intestino tenue, fermentazione precoce, diarrea persistente, gonfiore subito dopo i pasti o intolleranze improvvise.
Anche parassiti e protozoi possono giocare un ruolo più importante di quanto si ammetta normalmente. Giardia, Blastocystis, Entamoeba, elminti e altri microrganismi possono alterare l’ambiente intestinale, consumare nutrienti, irritare la mucosa, disturbare la bile e mantenere una risposta immunitaria cronica.
👉 Il problema è che non sempre vengono rilevati facilmente con test superficiali o singoli campioni.
Questo non significa che ogni gonfiore sia un parassita.
Significa che ridurre tutto a “mangia più fibre e prendi probiotici” è una semplificazione quando ci sono diarrea cronica, gonfiore ostinato, sintomi dopo viaggi, contatto con animali, pruriti, stanchezza inspiegabile o peggioramenti ciclici.
🌾 Pesticidi e tossine: il microbiota non vive in una bolla
Il microbiota è esposto a ciò che mangi, bevi, respiri e assorbi.
Pesticidi, residui chimici, muffe, metalli pesanti, microplastiche, additivi e contaminanti ambientali possono influenzare l’intestino perché modificano il terreno in cui i microbi vivono.
Un pesticida non deve “ucciderti” per creare un problema. Può agire in modo più sottile, interferendo con specie sensibili, stressando la mucosa, aumentando il carico detossificativo o alterando i segnali immunitari.
La stessa logica vale per muffe e micotossine: non sono solo un problema respiratorio. Possono contribuire a infiammazione, alterazione immunitaria, stanchezza, sintomi neurologici e fragilità intestinale.
L’intestino è una frontiera. Ogni giorno decide cosa lasciare entrare, cosa bloccare, cosa tollerare e cosa attaccare. Se questa frontiera viene bombardata da sostanze irritanti, prima o poi diventa "meno intelligente": reagisce troppo dove dovrebbe tollerare e tollera troppo dove dovrebbe difendere.
🧠 La disbiosi non resta nell’intestino
L’intestino comunica con il cervello, il fegato, il sistema immunitario, il metabolismo, la pelle e l’energia cellulare.
👉 Quando l’intestino produce endotossine, metaboliti irritanti, istamina o segnali infiammatori, il resto del corpo ascolta.
Ecco perché alcune persone non hanno solo gonfiore, ma anche nebbia mentale, ansia dopo mangiato, stanchezza, pelle impura, sonno disturbato, fame instabile, dolori vaghi, peggioramento dell’umore o sensazione di essere “intossicate” dopo pasti normali.
Non è suggestione o credenza negativa.
È comunicazione biologica.
Il cervello non vive separato dall’intestino. Se dopo mangiato ti senti confuso, irritabile, pesante o mentalmente spento, il pasto non ha prodotto solo calorie.
Ha prodotto segnali.
E quei segnali dipendono da come il tuo ecosistema interno ha trasformato quel cibo.
👉 Non sei solo ciò che mangi.
Sei anche ciò che il tuo microbiota fa con ciò che mangi.
🧩 Gli 11 tipi di disbiosi: perché “ho la pancia gonfia” non significa quasi nulla
Dire “ho disbiosi” è un punto di partenza, non una spiegazione.
È come dire “la macchina non va bene”: può essere la benzina, il filtro, la batteria, l’iniezione, l’elettronica o il motore.
Il sintomo finale può sembrare simile, ma il meccanismo interno cambia completamente.
Questo è il motivo per cui molti approcci intestinali falliscono: trattano la disbiosi come una massa indistinta. Un probiotico generico, più fibre, meno glutine, qualche enzima, magari un antimicrobico naturale.
Tutto insieme, senza capire quale tipo di caos sta dominando.
Il corpo, però, è più preciso di così.
Il gonfiore che arriva dopo 3 ore non racconta la stessa storia dei rutti immediati.
La stitichezza con pancia dura non è uguale alla diarrea dopo grassi.
La voglia di zucchero con nebbia mentale non indica lo stesso terreno di un alito cattivo con feci putride.
👉 Il sintomo è la superficie. Il tipo di disbiosi è il meccanismo sotto la superficie.
NOTA: gli 11 tipi di disbiosi rappresentano una suddivisione funzionale e interpretativa, utile per riconoscere pattern biologici e meccanismi dominanti dietro i sintomi.
Non si tratta di categorie mediche ufficiali o rigidamente separate: nella realtà più tipi possono coesistere e sovrapporsi nello stesso individuo, influenzandosi reciprocamente.
Questa classificazione serve soprattutto a comprendere meglio il “terreno” intestinale, ad evitare approcci casuali o troppo generici, e per costruire una strategia di ripristino mirata.
🍞 1. Disbiosi fermentativa: quando l’intestino diventa una cantina di fermentazione
La disbiosi fermentativa è probabilmente quella che molte persone riconoscono più facilmente, perché produce sintomi evidenti: gas, gonfiore, pancia tesa, pressione addominale, rumori intestinali, sensazione di “lievitare” dopo i pasti e peggioramento soprattutto qualche ora dopo aver mangiato.
Non è il classico fastidio immediato dello stomaco.
È più simile a una fermentazione ritardata, come se il cibo entrasse in una zona dell’intestino dove viene trasformato troppo, troppo velocemente o nel posto sbagliato.
Il punto centrale è questo: i carboidrati, le fibre, gli zuccheri, la frutta, i legumi, alcuni cereali e certi amidi non digeriti completamente diventano carburante per batteri fermentativi.
Questi batteri producono gas come sottoprodotto della loro attività. In una persona con intestino equilibrato, una certa fermentazione è normale e persino utile; produce acidi grassi a corta catena, nutre la mucosa e contribuisce alla salute metabolica.
👉 Ma quando il sistema è alterato, la fermentazione non è più una funzione intelligente: diventa una fabbrica di pressione.
È come mettere troppa frutta matura in un contenitore chiuso al caldo. Non serve aggiungere nulla di “tossico”: basta il substrato giusto, nel contesto sbagliato, e la fermentazione parte.
Nell’intestino succede qualcosa di simile. Se arrivano troppi carboidrati non assorbiti, se la motilità è lenta, se la bile non stimola bene il transito, se lo stomaco non prepara correttamente il cibo, i microbi fermentativi ricevono una tavola apparecchiata.
Qui molte persone fanno un errore logico: pensano che, siccome le fibre fanno bene, più fibre significhi automaticamente più salute intestinale.
Ma in una disbiosi fermentativa attiva, aggiungere fibre prebiotiche può peggiorare il gonfiore, perché stai alimentando un sistema che non è ancora capace di gestire quella fermentazione in modo ordinato.
👉 Il problema non è la fibra in sé. Il problema è dare più carburante a un intestino che sta già producendo troppo gas.
I segnali tipici sono:
• gonfiore che aumenta dopo 2–4 ore dal pasto
• pancia più tesa la sera rispetto al mattino
• peggioramento con legumi, frutta, dolci, pane, pasta, fibre o verdure crude
• gas abbondante, rumori intestinali e pressione addominale
• sensazione che anche alimenti “sani” creino fermentazione
👉 La chiave non è eliminare per sempre tutti questi alimenti, perché sarebbe un fallimento mascherato da disciplina.
👉 La chiave è capire perché l’intestino non riesce a processarli.
Una fase temporanea di riduzione dei substrati fermentabili può essere utile, ma solo se viene inserita in una ricostruzione più ampia: migliorare digestione, motilità, bile, mucosa e tolleranza progressiva.
🥩 2. Disbiosi putrefattiva: quando le proteine non digerite diventano materiale tossico
La disbiosi putrefattiva è meno discussa, ma spesso più pesante come sensazione corporea.
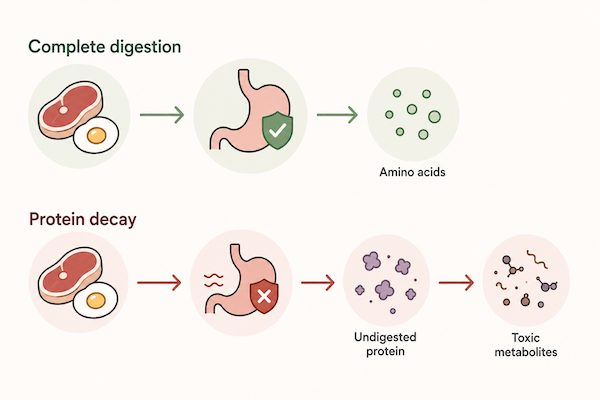
Qui il problema non è tanto la fermentazione degli zuccheri o delle fibre, ma la degradazione incompleta delle proteine.
Quando carne, pesce, uova o altre fonti proteiche non vengono digerite bene nello stomaco e nella prima parte dell’intestino, possono diventare materiale per processi putrefattivi più in basso.
Questa distinzione è fondamentale.
👉 Dire “la carne mi fa male” è troppo superficiale. In molti casi, il problema non è la carne come alimento, ma la capacità del sistema digestivo di scomporla correttamente.
Le proteine richiedono acido gastrico, pepsina, enzimi pancreatici, bile efficiente e una buona coordinazione digestiva. Se uno di questi passaggi è debole, il cibo proteico non arriva all’intestino come nutrimento ben preparato, ma come massa incompleta da degradare.
Il risultato può essere gas più pesante, odore forte, feci maleodoranti, alito cattivo, sudore più pungente, sensazione di “tossicità” interna, stanchezza dopo pasti proteici e digestione lenta.
Non è la stessa pancia gonfia “leggera” della fermentazione da carboidrati. È una sensazione più densa, più sporca, come se il corpo faticasse a smaltire il carico.
La putrefazione proteica può generare metaboliti irritanti come ammoniaca, ammine biogene, fenoli, indoli e composti solforati. Non serve trasformare questi nomi in terrorismo biochimico; basta capire il concetto: quando le proteine non vengono digerite bene, alcuni microbi le trasformano in sostanze che possono irritare la mucosa, pesare sul fegato e contribuire a nebbia mentale, cattivo odore e infiammazione.
👉 Le proteine sono fondamentali, ma richiedono potenza digestiva. Se manca quella potenza, anche il cibo nobile può diventare un carico.
I segnali tipici sono:
• feci o gas molto maleodoranti
• alito cattivo non spiegato solo dall’igiene orale
• pesantezza dopo carne, uova o pasti proteici abbondanti
• sensazione di cibo che resta fermo nello stomaco
• peggioramento quando si mangia proteico ma senza sufficiente acidità, bile o enzimi
Qui la soluzione non è diventare vegetariani per paura della putrefazione. Questo sarebbe un ragionamento debole, perché aggira il problema invece di correggerlo.
Il punto è recuperare la capacità digestiva: acidità gastrica adeguata, masticazione vera, pasti più semplici, meno combinazioni caotiche, supporto biliare quando necessario e riduzione temporanea delle quantità proteiche eccessive fino a quando il sistema torna efficiente.
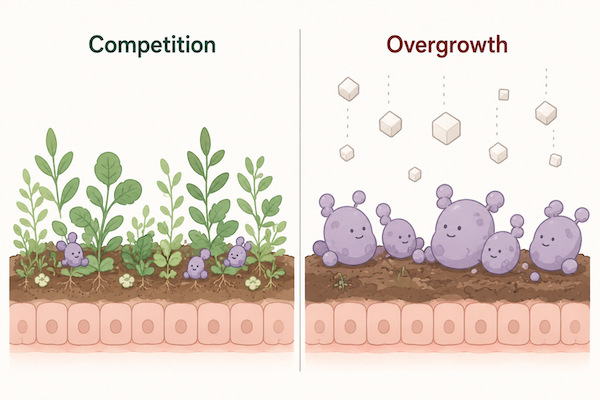
🍄 3. Disbiosi fungina: quando lieviti e zuccheri prendono il comando
La disbiosi fungina viene spesso ridotta alla parola “Candida”, ma anche qui la semplificazione crea confusione.
Candida e altri lieviti possono far parte dell’ecosistema umano senza creare problemi. Il problema nasce quando il terreno permette loro di espandersi oltre misura, occupando spazio, consumando zuccheri, producendo metaboliti irritanti e interferendo con la stabilità intestinale e metabolica.
I lieviti amano zuccheri, immunità indebolita, mucosa alterata, antibiotici precedenti, stress cronico, glicemia instabile e un microbiota impoverito.
Quando i batteri benefici perdono terreno, lo spazio ecologico non rimane vuoto. Qualcuno lo occupa.
Qui l’immagine mentale è semplice: un giardino ben curato non viene invaso facilmente dalle erbacce, perché il terreno è coperto, vivo, competitivo. Ma se togli piante, impoverisci il suolo, lasci umidità stagnante e continui a gettare zucchero, non devi sorprenderti se qualcosa cresce fuori controllo.
La disbiosi fungina tende a manifestarsi con:
- voglia intensa di dolci o carboidrati
- gonfiore
- nebbia mentale
- stanchezza dopo zuccheri
- pruriti,
- recidive intime
- patina sulla lingua
- instabilità dell’umore
- sensazione di dipendenza da cibo dolce e peggioramento dopo farine, alcol o dessert.
Il punto interessante è che il desiderio di zucchero non è sempre solo “mancanza di volontà”. A volte è un segnale metabolico ed ecologico: il sistema interno che domina chiede il carburante che lo mantiene dominante.
👉 Quando un ecosistema alterato chiede zucchero, non sempre sei tu a decidere. A volte stai negoziando con la popolazione microbica che hai nutrito per anni.
Questo non significa che ogni voglia di dolce sia Candida.
Sarebbe un salto logico.
Ma quando il quadro include gonfiore, nebbia mentale, peggioramento con zuccheri, storia di antibiotici, recidive e instabilità intestinale, la pista fungina diventa coerente.
Il problema dei classici approcci anti-Candida è che spesso diventano guerre troppo aggressive: dieta rigidissima, antimicrobici forti, paura di ogni carboidrato. Così si crea un’altra trappola.
Se la persona è già fragile, stanca, stitica o infiammata, spingere troppo può liberare metaboliti, irritare l’intestino e peggiorare i sintomi.
👉 La strategia intelligente non è “uccidere tutto”, ma togliere il vantaggio ecologico al lievito.
Questo significa ridurre zuccheri e alcol, stabilizzare i pasti, migliorare evacuazione e bile, sostenere la mucosa, ricostruire batteri competitori e usare eventuali supporti antimicrobici solo quando il drenaggio e la tolleranza sono sufficienti.
La Candida non si supera con rabbia biologica.
Si supera cambiando il terreno che le permetteva di comandare.
🔥 4. Disbiosi infiammatoria: quando l’intestino smette di tollerare
L'articolo completo è riservato ai membri della nostra comunità online a cui puoi accedere cliccando qui (gratis per i primi 30 giorni), oppure puoi scoprire l’unica causa di qualsiasi sintomo, senza eccezioni, e di cui quasi nessuno parla!
